
Opdivo
Mode d'action:
Le nivolumab est un anticorps monoclonal humain (IgG4) dirigé contre le récepteur PD-1, localisé à la surface des lymphocytes T. Il bloque l'inhibition des lymphocytes T en empêchant la liaison des ligands de PD-1 (PD-L1 et PD-L2 localisés à la surface des cellules tumorales) sur le récepteur PD-1. Cela a pour conséquence d'induire une immunité anti-tumorale en activant les lymphocytes T cytotoxiques spécifiques de la tumeur dans le microenvironnement tumoral.
Posologie:
En monothérapie
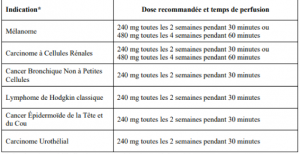
La dose recommandée d'OPDIVO est soit de 240 mg de nivolumab toutes les 2 semaines, soit de 480 mg toutes les 4 semaines en fonction de l'indication et de la population (cf tableau).
 Changement de schéma posologique
de 240 mg toutes les 2 semaines à 480 mg toutes les 4 semaines : la première dose à 480 mg doit être administrée deux semaines après la dernière dose à 240 mg.
de 480 mg toutes les 4 semaines à 240 mg toutes les 2 semaines : la première dose à 240 mg doit être administrée quatre semaines après la dernière dose à 480 mg.
Traitement adjuvant du mélanome
La dose recommandée d’OPDIVO est de 3 mg/kg de nivolumab administrée en perfusion intraveineuse sur 60 minutes toutes les 2 semaines.
En association à l'ipilimumab dans le mélanome
La dose recommandée est de 1 mg/kg de nivolumab en association avec 3 mg/kg d’ipilimumab, administrée en perfusion intraveineuse, toutes les 3 semaines pour les 4 premières doses. Ceci est ensuite suivi par une seconde phase durant laquelle nivolumab en monothérapie est administré par voie intraveineuse, soit à 240 mg toutes les 2 semaines, soit à 480 mg toutes les 4 semaines. Pour la phase en monothérapie, la première dose de nivolumab doit être administrée :
Changement de schéma posologique
de 240 mg toutes les 2 semaines à 480 mg toutes les 4 semaines : la première dose à 480 mg doit être administrée deux semaines après la dernière dose à 240 mg.
de 480 mg toutes les 4 semaines à 240 mg toutes les 2 semaines : la première dose à 240 mg doit être administrée quatre semaines après la dernière dose à 480 mg.
Traitement adjuvant du mélanome
La dose recommandée d’OPDIVO est de 3 mg/kg de nivolumab administrée en perfusion intraveineuse sur 60 minutes toutes les 2 semaines.
En association à l'ipilimumab dans le mélanome
La dose recommandée est de 1 mg/kg de nivolumab en association avec 3 mg/kg d’ipilimumab, administrée en perfusion intraveineuse, toutes les 3 semaines pour les 4 premières doses. Ceci est ensuite suivi par une seconde phase durant laquelle nivolumab en monothérapie est administré par voie intraveineuse, soit à 240 mg toutes les 2 semaines, soit à 480 mg toutes les 4 semaines. Pour la phase en monothérapie, la première dose de nivolumab doit être administrée :
- 3 semaines après la dernière dose en association de nivolumab et ipilimumab, en cas d’administration de la dose à 240 mg toutes les 2 semaines; ou
- 6 semaines après la dernière dose en association de nivolumab et ipilimumab, en cas d’administration de la dose à 480 mg toutes les 4 semaines.
- 3 semaines après la dernière dose en association d’ipilimumab et nivolumab, en cas d’administration de la dose à 240 mg toutes les 2 semaines ; ou
- 6 semaines après la dernière dose en ssociation d’ipilimumab et nivolumab, en cas d’administration de la dose à 480 mg toutes les 4 semaines.
DCI:
Nivolumab
Voie de signalisation ciblée:
Point de contrôle du système immunitaire : voie du récepteur PD-1 et de ses ligands PD-L1, PD-L2
Classe thérapeutique:
Anticorps monoclonal, Inhibiteur de point de contrôle immunitaire
Temps de traitement:
Le traitement doit être poursuivi tant qu'un bénéfice clinique est observé ou jusqu'à ce que le patient ne puisse plus tolérer le traitement. Pour un traitement adjuvant, la durée maximale du traitement est de 12 mois.
RCP:
[DOC] Opdivo 10mg/mL EMA 2023-07-14
Mode de prise:
Par perfusion intraveineuse de 60 minutes, toutes les 2 semaines
Gélule:

Indications:
Mélanome métastatique ou non résécable
Mélanome :
- en monothérapie chez des patients adultes atteints d’un mélanome avec atteinte des ganglions lymphatiques ou une maladie métastatique, et ayant subi une résection complète
- en monothérapie ou en association à ipilimumab. chez des patients adultes atteints d'un mélanome avancé (non résécable ou métastatique)
Cancer bronchique non à petites cellule (CBNPC)
Cancer bronchique non à petites cellule (CBNPC)
- localement avancé ou métastatique après une chimiothérapie antérieure.
-
est indiqué en association à l’ipilimumab et à 2 cycles de chimiothérapie à base de sels de platine, en première ligne, dans le traitement des patients adultes atteints d’un cancer bronchique non à petites cellules métastatique dont les tumeurs ne présentent pas la mutation sensibilisante de l’EGFR, ni la translocation ALK.
Carcinome épidermoïde de la tête et du cou
Carcinome épidermoïde de la tête et du cou en progression pendant ou après une chimiothérapie à base de sels de platine. En monothérapie.
Lymphome de Hodgkin classique
Lymphome de Hodgkin classique, en rechute ou réfractaire après une greffe de cellules souches autologue ou un traitement par brentuximab vedotin. En monothérapie.
Carcinome à cellules rénales avancé (CCR)
Carcinome à cellules rénales avancé (CCR) en monothérapie après un traitement antérieur chez les patients adultes. Carcinome à cellules rénales avancé (CCR) en association à l’ipilimumab, en première ligne, dans le traitement des patients adultes atteints d’un carcinome à cellules rénales avancé de pronostic intermédiaire/défavorable
Carcinome urothélial métastatique
Carcinome urothélial métastatique ou non résécable avancé localement chez les adultes après l'échec d'un traitement antérieur contenant du platine
Carcinome épidermoïde de l’œsophage (CEO)
Cancer colorectal (CRC) avec déficience du système de réparation des mésappariements de l’ADN (dMMR) ou instabilité microsatellitaire élevée (MSI-H)
Mésothéliome pleural malin (MPM)
Traitement adjuvant du cancer de l’œsophage ou de la jonction oeso-gastrique (CO ou CJOG)
Adénocarcinome gastrique, de la jonction œso-gastrique (JOG) ou de l’œsophage
OPDIVO est indiqué en association à une chimiothérapie combinée à base de fluoropyrimidine et de sels de platine, en première ligne de traitement, dans le traitement des patients adultes atteints d’un adénocarcinome gastrique, de la jonction œso-gastrique ou de l’œsophage avancé ou métastatique, HER-2 négatif, dont les tumeurs expriment PD-L1 avec un score combiné positif (Combined Positive Score : CPS) ≥ 5.
Effets indésirables les plus fréquents:
Communiquer et partager ces effets secondaires avec votre patient va lui permettre de mieux les anticiper, de mieux les accepter et donc de mieux vivre son traitement. Opdivo est une immunothérapie. Ce médicament stimule les défenses naturelles de l’organisme afin que celui-ci lutte contre la tumeur. Réveiller le système immunitaire n’est pas sans effets adverses spécifiques. Cela peut être à l’origine de toxicités « dys-immunitaires ». Certaines de nos cellules saines peuvent se voir attaquées par nos propres défenses. Au début du traitement, un bilan clinique et biologique complet est réalisé et sera contrôlé avant chaque injection. Il y a des effets secondaires fréquents mais souvent sans gravité : Poursuite du traitement possible Il peut parfois survenir un rash cutané érythémateux, souvent maculopapuleux. Il peut parfois nécessiter un avis dermatologique. En l’absence de signe de gravité, le médecin prescrira un traitement local par dermocorticoïdes, 1 à 2 applications par jour, voire un anti-histaminique oral en cas de prurit associé. La fatigue est également un effet indésirable fréquent à la prise de ce médicament. L’origine peut être multiple mais il convient de vérifier le fonctionnement de la thyroïde en dosant la TSH. Le patient peut présenter des arthralgies. Ces douleurs articulaires répondent généralement bien aux antalgiques classiques, type paracétamol. Certains patients peuvent avoir des nausées. Un traitement antiémétique est alors indiqué. Des diarrhées peuvent apparaître. Il convient de renforcer l’hydratation orale et un anti-diarrhéique oral de type antisécrétoire pourra être prescrit. Elles sont souvent sans gravité mais peuvent révéler une complication plus grave : une colite dysimmunitaire. C’est à dire une inflammation du tube digestif avec un risque de perforation. Il convient de réaliser une coproculture à la recherche d’une origine infectieuse et d’éviter les anti-diarrhéiques ralentisseurs du transit. La présence de signes de gravité nécessite un avis spécialisé urgent. Parfois, une dysthyroïdie asymptomatique peut survenir. C’est pourquoi il faut surveiller régulièrement la TSH au bilan sanguin, toutes les deux cures par exemple. Les effets secondaires rares mais potentiellement sévères : suspension ou Arrêt du traitement Les effets secondaires dont je vais vous parler maintenant sont plus rares mais potentiellement sévères, il faut donc y prêter une attention toute particulière. Une réaction à la perfusion peut survenir, il faut immédiatement arrêter le traitement en cours et appeler le médecin en urgence pour mettre en place les mesures nécessaires. Une dyspnée ou une toux inhabituelle doit faire notamment évoquer une pneumopathie dysimmunitaire. Il est alors préconisé de voir rapidement le médecin et de réaliser une imagerie pulmonaire. Si ce diagnostic est confirmé, une corticothérapie pourra être instaurée. Autre effet secondaire les troubles neurologiques. Une faiblesse musculaire ou un déficit sensitif doit faire rechercher des éléments en faveur d’une inflammation de la moelle, myélite ou des racines nerveuses (syndrome de Guillain Barré). Informez votre patient que ce type de symptômes doit faire consulter en urgence. D’autres effets secondaires peuvent survenir. La survenue de symptômes inhabituels ou l’aggravation de symptômes pré-existant, doivent être rapidement rapportés.
Principaux Effets Indésirables:
Liste exhaustive des effets indésirablesAnomalies biologiques et métaboliques
- - Cytolyse hépatique
- - Elévation des transaminases
- - Fatigue
- - Hyperamylasémie
- - Hyperbilirubinémie
- - Hyperlipasemie
- - Hypocalcémie
- - Hypokaliémie
- - Hypomagnésémie
- - Neutropénie
Endocrinologie
- - Dysthyroïdie
- - Hyperglycémie
- - Hypoglycémie
Hématotoxicité
- - Anémie
- - Elevation de la créatinine sérique
- - Leucopénie
- - Thrombopénie
Rhumatologie
- - Arthralgie
- - Douleurs musculo-squelettiques
Toxicités cardiaques et vasculaires
Toxicités cutanées et muqueuses
- - Alopécie
- - Eruption cutanée
- - Photosensibilité
- - Prurit
- - Rash
- - Sécheresse cutanée
Toxicités digestives
- - Baisse d'appétit
- - Colite sous immunothérapie
- - Constipation
- - Diarrhée induite par les thérapies ciblées
- - Nausée / vomissement
Toxicités générales
- - Asthénie
- - Céphalées
- - Fièvre / Frisson
- - Perte de poids
- - Réaction d'hypersensibilité aiguë
- - Réaction / douleur au point d'injection
- - Réaction liée à la perfusion
- - Toux
- - Vertiges
Toxicités neurologiques
Toxicités ophtalmologiques
Toxicités ORL
Toxicités pulmonaires
- - Dyspnée
- - Pneumopathie infiltrante diffuse
OTHER / UNDEFINED
- - Augmentation de la phosphatase alcaline
- - Douleurs abdominales
- - Hypercalcémie
- - Hyponatrémie
- - Lymphopénie
- - Oedème
- - Sécheresse buccale
- - Stomatite
Interactions médicamenteuses :
Corticostéroïdes et autres immunosuppresseurs qui risquent de diminuer l'activité du nivolumab
Mesures associées au traitement :
Conseils de prise du traitement - Peut être utilisé sans dilution (à 10 mg/ml) ou être dilué dans une solution injectable de NaCl à 9mg/mL (0.9%) ou une solution de glucose à 5 % - Perfusion intraveineuse sur 60 minutes Interactions Corticoïdes à éviter avant l’instauration du traitement Prescription Contraception efficace pendant le traitement et 5 mois après l’arrêt Informations supplémentaires - Sensibiliser le patient sur la survenue d’effets indésirables immunologiques - Augmentation du risque de survenue de pathologies auto-immunes extrêmement variées et en particulier :
- Rash d'origine immunologique
- Endocrinopathies d'origine immunologique : dysthyroïdie, diabète, hypophysite, insuffisance surrénalienne, …
- Pneumopathie inflammatoire d'origine immunologique
- Colite d'origine immunologique
- Hépatite d'origine immunologique
- Néphrite d'origine immunologique ou dysfonctionnement rénal
Surveillance paraclinique :
Il est recommandé de surveiller - Le bilan hépatique (hépatite) - Le bilan rénal (néphrite) - La fonction thyroïdienne (dysthyroïdie) Les patients doivent être surveillés au moins jusqu'à 5 mois après la dernière perfusion (risque d’effet indésirable après l’arrêt du traitement) En pratique, en dehors d’une situation à risque ou d’un terrain particulier on pourra proposer - Avant de débuter le traitement :
- NFS
- Ionogramme, glycémie, réserve alcaline, calcémie, phosphorémie, acide urique
- CRP, albuminémie
- Bilan hépatique : ASAT, ALAT, GGT, PAL, bilirubine, LDH
- TP
- TSH, T3, T4
- ECBU, Protéinurie sur échantillon
- Sérologies VIH, VHB, VHC
- Anticorps anti nucléaires, anti TPO, anti thyroglobuline, anti TRAK
- ECG de référence
- Imagerie pulmonaire de référence
- Bilan spécialisé selon le terrain
- NFS (cytopénies)
- Ionogramme sanguin : Na, K, réserve alcaline, calcium, phosphore, acide urique, urée, créatinine (néphropathie)
- Glycémie (diabète)
- Bilirubine totale et conjuguée, ASAT, ALAT, GGT, PAL (hépatite)
- TP
- CRP
- TSH (dysthyroïdie)
- ECBU et protéinurie sur échantillon (néphropathie)